Часто люди, мучающиеся от бессонницы на фоне переживаний, депрессии или болезни, спрашивают «можно ли умереть от бессонницы?». Но никому из них бессонница не грозит такими страшными последствиями. Да, бессонница - это приводит к недосыпанию, а последствия недосыпания неприятны. Кроме того, при правильном подходе и лечении бессонница проходит. А вот примерно в 40 семьях по всему миру этот вопрос является насущным и страшным. Члены этих семей страдают от неизученного до конца заболевания – фатальной (или летальной) семейной бессонницы.
Фатальная семейная бессонница была открыта итальянским врачом И. Ройтером в 1979 году. Двумя годами ранее у родственницы его жены обнаружился странный недуг. Она говорила, что не может уснуть, хотя со стороны казалось, что она постоянно спала. Ее состояние постепенно ухудшалось, но врачи считали, что дело в депрессии. Спустя год после начала болезни она умерла.
Через некоторое время у сестры той женщины появляются те же симптомы, через год также закончившиеся летальным исходом. И. Ройтер был уверен, что странная бессонница – это наследственное заболевание, что подтверждалось также тем, что в 1944 году дедушка этих женщин от тех же симптомов умер в психиатрической лечебнице. Доктор Ройтер начал изучать это явление.

Когда заболел родной дядя его жены, всю болезнь его наблюдали врачи, документально оформлены все симптомы и поведение мужчины. Через полгода мужчина перестал нормально воспринимать действительность. Когда больной скончался, его мозг был отправлен на исследование в США, где и определили причины заболевания.
Заключалась причина развития болезни в генной мутации. В одной из хромосом больного вместо аспарагиновой кислоты обнаружен аспарагин, что изменяет форму белковой молекулы и превращает ее в прион, под действием которого все остальные белковые молекулы также меняются. Из-за этого в отделе мозга, который отвечает за сон, – таламусе – накапливаются амилоидные бляшки, вызывающие бессонницу, а потом дальнейшие нарушения и смерть.
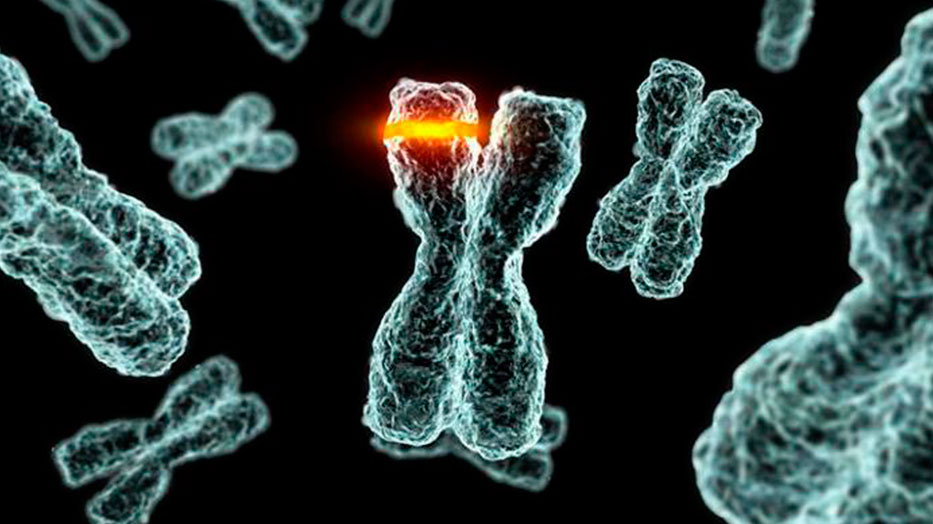
Заболевание может проявиться у людей 30-60 лет. Болезнь может длиться от 7 месяцев до 3 лет, после чего наступает летальный исход. Снотворные при данном заболевании не помогают, и вообще заболевание неизлечимо, так как нарушается не процесс сна, а сам механизм его запуска.
Выделяют 4 стадии болезни:
Больной страдает от постоянной тяжелой бессонницы, появляется депрессивное состояние, страхи и паника. Длится эта стадия около 4 месяцев.
Пациент почти всегда бодрствует, к усиливающимся паническим атакам добавляются галлюцинации. Длится этот период примерно 5 месяцев.
Больной совсем не способен спать, из-за чего организм истощается и теряется вес. Длится эта стадия 3 месяца.
На последней стадии пациент никак не реагирует на окружающее, он перестает говорить и двигаться. Через полгода больной умирает.
Все сопровождающие болезнь симптомы – это последствия отсутствия сна. Организм не способен постоянно находиться в состоянии бодрствования. Болезнь названа семейной, поскольку она наследственная, причем передается доминантным аллелем. Если один из родителей заболел, а из его родителей также болен был только один, вероятность заболевания детей составит 50%. Если же у родителей не обнаруживаются признаки заболевания, дети точно не будут страдать летальной бессонницей.
Больные фатальной бессонницей не могут уснуть - они лишь впадают в бездумный ступор, полудрему-полубодрствование.
Обычно кровяное давление падает перед сном - а у них оно остается ненормально высоким, как если бы организму по-прежнему нужно было находиться в активном состоянии.
"При расстройстве симпатической нервной системы, конечно же, наступает бессонница", - констатирует Кортелли, недавно описавший свои наблюдения в статье в журнале Sleep Medicine Reviews. К тому же, полностью нарушаются и мозговые ритмы.
В течение ночи периоды быстрого сна у нас сменяются периодами медленного - в этой фазе в коре головного мозга наблюдаются низкоамплитудные электрические тета-ритмы. По всей видимости, это приглушает скоординированную сознательную активность, характерную для бодрствования - а также способствует другим важным процессам, к примеру, закреплению воспоминаний в памяти.
За ритмы сна отвечает опять-таки таламус. У пациентов с фатальной семейной бессонницей этот мозговой переключатель не работает: они постоянно находятся в фазе бодрствования и не могут погрузиться в глубокий восстанавливающий сон, поясняет Анджело Джеминьяни из Пизанского университета.
Ученый опытным путем доказал, что мозг таких пациентов не способен перейти в этот важный режим.
Сейчас основное направление работы по данному заболеванию заключается в генной терапии. Люди, чьи родственники проявляли симптомы этого заболевания, могут надеяться только на то, что смертельный ген их не затронул, или на открытия и достижения в медицине.
Недавно было показано, что десятки потенциально опасных мутаций иногда оказываются совершенно безвредными. Таких «овец в волчьей шкуре» разоблачили с помощью крупнейшего из когда-либо проводившихся генетических исследований — Exome Aggregation Consortium (ExAC). В основе этой масштабной работы лежит простая идея. Ученые создали базу белок-кодирующих областей генома (экзомов) 60 тысяч человек. Ресурс помогает определить частоту мутаций в различных популяциях и выяснить, какие белки они кодируют и каковы их функции.
Фактически ExAC позволяет и не выяснять источник наследственных заболеваний, а определить, какие болезни вызывает та или иная мутация, интересная для генетиков. База данных также предоставляет качественную информацию для носителей дефектной ДНК. Мутация D178N, например, является главным подозреваемым в развитии прионных расстройств, поскольку ее часто находят у пациентов с фатальной семейной бессонницей или коровьим бешенством и редко — у здоровых людей. Однако если мутация встречается у людей чаще, чем регистрируются случаи болезни, это может означать, что шансы остаться здоровой значительно увеличиваются.

ExAC была полностью готова в 2014 году. Генетики и врачи признали, что база данных может значительно изменить понимание генетических рисков. Дело в том, что в исследованиях, раскрывающих связь генов с заболеваниями, не учитывалось наличие возможных зловредных мутаций в других этнических группах — образцы геномов здоровых людей принадлежат, как правило, европейцам, что может сильно искажать результаты.
ExAC подарило небольшой шанс: удалось установить трех человек с мутациями, которые подавляли активность одного из двух прионных генов. Если при этом функции организма не нарушаются, то можно найти способ не допустить агрегацию дефектных белков и остановить развитие болезни.
Материал подготовила: Марина Галоян

 Онлайн
Онлайн



